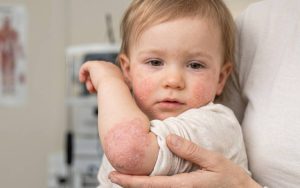
El temblor en el ojo o temblor ocular, documentado médicamente como mioquimia palpebral, constituye un motivo de consulta sumamente frecuente en la práctica oftalmológica. Se manifiesta como una serie de contracciones involuntarias y rítmicas de la musculatura del párpado.
Aunque la aparición repentina de este síntoma suele generar un alto grado de preocupación en el paciente, la evidencia clínica demuestra que, en la inmensa mayoría de los casos, representa una alteración neuromuscular de carácter benigno que no compromete la integridad del globo ocular ni la agudeza visual del individuo.
En la Clínica IOMESDE, nuestro abordaje de la mioquimia y otros trastornos periorbitarios se fundamenta en una evaluación médica rigurosa que descarta patologías neurológicas de mayor gravedad y establece las pautas necesarias para su resolución.
¿Qué es el temblor ocular o mioquimia palpebral?
Desde el punto de vista fisiopatológico, la mioquimia palpebral consiste en una fasciculación transitoria de las fibras que componen el músculo orbicular. Este músculo, inervado por ramas del nervio facial, es el responsable principal de la dinámica del parpadeo.
Cuando se produce una alteración en la excitabilidad de las terminaciones nerviosas locales, se desencadenan descargas eléctricas ectópicas que el paciente percibe como una palpitación. Las características clínicas más relevantes de la mioquimia incluyen:
- Presentación unilateral: afecta predominantemente a un solo párpado, siendo estadísticamente más frecuente en el párpado inferior.
- Baja amplitud de contracción: a diferencia de otros espasmos patológicos, la fuerza de la contracción en la mioquimia orbicular es débil; por consiguiente, nunca provoca el cierre completo del ojo.
- Percepción subjetiva: es común que el paciente experimente el temblor con mucha intensidad, creyendo que es muy evidente, cuando a menudo es imperceptible para un observador externo.
La duración de estos episodios es variable. Pueden limitarse a unos pocos segundos o, por el contrario, presentarse de forma intermitente a lo largo de varios días o incluso semanas antes de remitir espontáneamente.
Diagnóstico del temblor en el ojo
El primer paso en la consulta oftalmológica es realizar un diagnóstico diferencial preciso. Es imperativo distinguir la mioquimia orbicular benigna de otras entidades neurológicas que requieren una intervención médica especializada y urgente:
- Blefaroespasmo esencial: consiste en una distonía focal severa. Se caracteriza por contracciones musculares mucho más enérgicas que provocan el cierre involuntario y completo de los párpados. Suele ser bilateral (afecta a ambos ojos a la vez) y puede llegar a incapacitar funcionalmente al paciente, dificultándole mantener los ojos abiertos durante el día.
- Espasmo hemifacial: representa un trastorno neuropático, a menudo originado por la compresión mecánica de un nervio facial por un vaso sanguíneo intracraneal. Inicia con espasmos alrededor del área ocular, pero progresa extendiéndose a todos los músculos de la mitad del rostro (unilateral). En estos casos, se requieren pruebas diagnósticas de imagen avanzadas, como la resonancia magnética.
Etiología y factores de riesgo
La etiología de la mioquimia es multifactorial. Rara vez se asocia a una lesión estructural del nervio, respondiendo casi en su totalidad a factores exógenos y al estilo de vida del paciente que hiperestimulan el sistema nervioso:
- Estrés psicológico y ansiedad: son los principales detonantes. Un alto nivel de estrés sostenido altera la homeostasis del sistema nervioso simpático, induciendo hiperactividad en las placas motoras de la musculatura facial.
- Privación de sueño y fatiga: La falta de un descanso nocturno reparador impide la correcta recuperación neuromuscular, favoreciendo la aparición del espasmo.
- Consumo de estimulantes: la cafeína, el tabaco y el alcohol interfieren directamente en la neurotransmisión química. El exceso de estos estimulantes eleva el tono excitatorio de los nervios periorbitarios.
- Síndrome del ojo seco y astenopia (fatiga visual): el uso ininterrumpido de pantallas digitales (ordenadores, dispositivos móviles) reduce drásticamente la frecuencia natural del parpadeo. Esta falta de lubricación irrita la superficie ocular y desencadena el temblor como un acto reflejo del músculo orbicular para intentar restablecer la película lagrimal.
- Déficit de micronutrientes: niveles subóptimos de magnesio a nivel intracelular pueden alterar el potencial de acción celular, incrementando la hiperexcitabilidad muscular y la vulnerabilidad ante la fatiga visual.
Sinergia clínica: el enfoque oftalmológico y dermatológico
La evaluación de la mioquimia palpebral no debe limitarse exclusivamente al globo ocular. En IOMESDE, integramos la evaluación oftalmológica con la dermatológica debido a la estrecha relación entre los tejidos periorbitarios.
Afecciones dermatológicas crónicas como la blefaritis (inflamación del borde libre palpebral) o la disfunción de las glándulas de Meibomio generan un proceso inflamatorio local constante. Esta inflamación subyacente irrita físicamente las terminaciones del nervio facial adyacentes a la piel, perpetuando las contracciones musculares reflejas del párpado. Tratar la integridad cutánea y glandular del párpado resulta, por tanto, una medida indispensable para lograr el cese definitivo de la mioquimia.
Protocolos de tratamiento y recomendaciones
Al tratarse mayoritariamente de una alteración temporal, el protocolo de primera línea consiste en aplicar medidas conservadoras orientadas a eliminar el factor desencadenante:
- Higiene del sueño y reducción del estrés: garantizar horas de sueño adecuadas y aplicar técnicas de reducción de estrés es el método más efectivo para revertir el cuadro clínico.
- Modificación dietética: restricción estricta de la ingesta de cafeína, bebidas energéticas, alcohol y cese del tabaquismo.
- Lubricación ocular: prescripción de lágrimas artificiales, preferiblemente libres de conservantes, para hidratar la superficie corneal y eliminar el arco reflejo causado por la sequedad o sensación de arenilla.
- Termoterapia local: la aplicación de contrastes de temperatura (frío y calor) sobre el párpado cerrado, en intervalos cortos de 10 segundos, estimula la vasodilatación y vasoconstricción, mejorando el flujo sanguíneo local y relajando la tensión muscular.
- Suplementación mineral: en aquellos pacientes donde se sospeche un déficit electrolítico, la suplementación clínica con citrato de magnesio ha demostrado utilidad para estabilizar la función de la placa motora neuromuscular y disminuir el cansancio visual.
Intervención avanzada: uso de neuromoduladores
Cuando el paciente presenta un cuadro de mioquimia refractaria (que no cede tras meses de tratamiento conservador), o si se confirma un diagnóstico de blefaroespasmo esencial o espasmo hemifacial, el tratamiento de elección es la inyección de neuromoduladores (toxina botulínica).
Este fármaco se infiltra directamente en el músculo orbicular afectado de forma ambulatoria. Su mecanismo de acción consiste en bloquear temporalmente la liberación de acetilcolina en la unión neuromuscular, induciendo una parálisis transitoria y localizada que frena las contracciones anómalas.
Los efectos terapéuticos máximos se observan entre los 7 y 14 días posteriores a la infiltración. Debido a que el efecto de la toxina botulínica es reversible, la paralización del músculo dura habitualmente entre 3 y 4 meses, momento en el cual el paciente requerirá una nueva dosis de mantenimiento para conservar la remisión de los síntomas.
Preguntas frecuentes sobre el temblor en el ojo
A continuación, vamos a dar respuesta a algunas de las preguntas más comunes que recibimos en nuestra consulta sobre el temblor palpebral.
¿Cuándo se debe buscar atención oftalmológica urgente?
Se indica una evaluación médica especializada inmediata si el temblor palpebral persiste ininterrumpidamente durante más de una semana. Del mismo modo, constituyen signos de alarma clínica si el espasmo afecta a ambos ojos de manera simultánea, si fuerza el cierre completo del ojo, o si se presenta acompañado de eritema ocular grave, fotofobia (sensibilidad extrema a la luz) o alteraciones de la agudeza visual.
¿Puede el temblor del párpado causar pérdida de visión?
La mioquimia palpebral común es una patología benigna que no altera la estructura del ojo ni disminuye la capacidad visual, ya que la contracción no es lo suficientemente fuerte como para ocluir la pupila. Sin embargo, entidades afines como el blefaroespasmo sí poseen la capacidad de generar ceguera funcional temporal, al forzar un cierre completo e incontrolable de los párpados.
¿Los dispositivos digitales empeoran los espasmos oculares?
Sí. El uso continuo de monitores, tabletas y teléfonos inteligentes está directamente correlacionado con el aumento de esta afección. La fijación sostenida de la vista suprime el reflejo de parpadeo, lo que induce una evaporación acelerada de la lágrima. Esta sequedad secundaria desencadena irritación corneal y estimula contracciones musculares reflejas. Se recomienda establecer pausas visuales regulares durante la jornada laboral.